España es el tercer país de la UE con más casos notificados de la enfermedad que causa la bacteria, muy común y que soporta la falta de oxígeno y temperaturas de congelación
https://elpais.com/sociedad/2019/06/16/actualidad/1560708891_733484.html
Cinco pacientes ingresados en hospitales de Liverpool y Mánchester han muerto durante los últimos 15 días tras consumir bocadillos de pollo contaminados. El Centro Europeo de Prevención y Control de Enfermedades persigue desde hace un año el foco de un brote vinculado al salmón ahumado que ya ha causado cinco fallecimientos en el norte de Europa. “De todos los retos a los que nos enfrentamos, este es el más acuciante”, coincidieron investigadores de la industria el viernes en el curso de la primera edición del foro Barcelona Seguridad Alimentaria.
No muy conocida para el gran público —provoca un goteo constante de casos más que grandes brotes—, la Listeria monocytogenes se ha consolidado en la última década como el mayor peligro de las cocinas europeas, un patógeno casi inocuo para la mayoría de personas sanas, pero que puede ser letal para bebés en gestación y personas con el sistema inmunológico debilitado. En España, la media de muertes al año por esa causa ha ascendido a 70 desde 2009.
“Es una bacteria todoterreno, que soporta condiciones adversas como la ausencia de oxígeno y temperaturas de congelación”, resume Raquel Abad, del Centro Nacional de Microbiología. “Y no avisa”, alerta José Juan Rodríguez, profesor titular de la Universidad Autónoma de Barcelona y miembro de la Sociedad Española de Seguridad Alimentaria. “Otras bacterias estropean el producto y el consumidor ve el riesgo, pero la Listeria no da señales de que está ahí”, añade Rodríguez.
Se trata de una bacteria muy común en el medio ambiente que puede encontrarse en el suelo de los campos de cultivo, el forraje del ganado y varias especies de animales silvestres y domésticos. Entra en la cadena alimentaria desde cualquiera de estos focos y llega a los hogares en los alimentos crudos (frutas, verduras, leche sin pasterizar…) o en productos elaborados en plantas que a su vez han sido colonizadas a través de las materias primas. Los más comunes son la carne cruda, los embutidos loncheados envasados al vacío, quesos blandos hechos con leche cruda y ahumados, entre otros. En la cocina prolifera en el cajón de las verduras y en la nevera, donde es capaz de reproducirse pese a las bajas temperaturas.
CONSEJOS PARA EMBARAZADAS E INMUNODEPRIMIDOS
- Las manos. Lavar con jabón y agua caliente al menos durante 20 segundos antes y después de manipular alimentos.
- La cocina. Encimera, tablas y utensilios deben ser lavados a fondo tras manipular carnes, pescados, frutas, vegetales y cualquier otro alimento crudo.
- La nevera. Vigilar que el frigorífico mantiene una temperatura de 4ºC o menor. Guardar los alimentos cocinados en el frigorífico el menor tiempo posible, en recipientes cerrados y lejos de los quesos y los alimentos crudos. Respetar siempre la fecha de caducidad en los productos que se compran precocinados.
- Los fogones. Cocinar completamente las carnes hasta alcanzar los 71ºC (cambia de color la parte central). Las sobras no deben tomarse frías y hay que recalentarlas a más de 75°C.
- Los lácteos. Hay que evitar consumir leche no pasteurizada y quesos hechos con ella (leche cruda), especialmente los de pasta blanda.
- Las carnes y embutidos. No consumir carne cruda y poco hecha. Tampoco embutidos loncheados y envasados, salvo los cocinados a más de 71ºC como croquetas y pizzas.
- Los pescados. Tampoco es recomendable consumir ahumados refrigerados y marinados, así como patés refrigerados.
- Las verduras. No consumir brotes crudos (soja, alfalfa…) ni frutas y hortalizas sin pelar o desinfectar, incluyendo ensaladas embolsadas.
- Los bocadillos. Evitar los envasados que contengan vegetales, huevo, carne, fiambres y pescado.
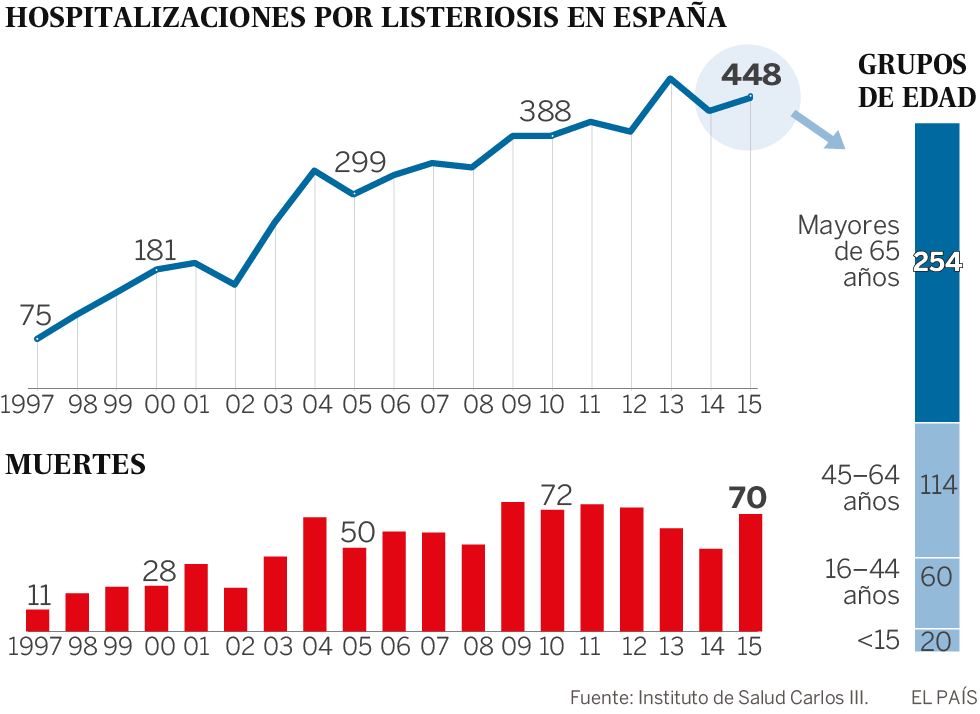
La epidemióloga Zaida Herrador, del Instituto de Salud Carlos III, es la autora principal del mayor estudio hecho hasta la fecha sobre la incidencia de la Listeria en España. De 1997 a 2015, un total de 5.696 personas fueron hospitalizadas por listeriosis, la enfermedad causada por esta bacteria. De ellas, casi un millar (el 17%) murieron, en una tendencia ascendente que ha hecho saltar de la veintena de fallecimientos anuales registrados hace dos décadas a los 70 de media de los últimos años. “Es un problema creciente, del que aún nos quedan muchas cosas por investigar”, explica Herrador. “Vemos que la incidencia crece de forma notable, pero presumiblemente esto se debe a que los casos ahora se registran mejor. Hasta 2015, no era una enfermedad de declaración obligatoria”, recuerda.
Según el estudio, publicado la pasada semana en Eurosurveillance, el 50% de los afectados tiene más de 65 años y los principales factores de riesgo asociados son el cáncer, la diabetes, las enfermedades crónicas del hígado y los trasplantes. “Es una tendencia que acompaña a la mayor esperanza de vida. Vivimos más años y somos capaces de hacerlo con más enfermedades crónicas. Pero esto hace que aumente el porcentaje de población que vive con el sistema inmunitario debilitado y es, por tanto, más vulnerable”, explica Herrador.
En personas sanas, la listeriosis apenas causa problemas. Un 10% de la población es portadora asintomática y el consumo de productos infectados como mucho causa cuadros leves (gastrointestinales, fiebre inespecífica…). Pero el estudio alerta de que entre la población de riesgo hospitalizada, un 43% desarrolla la complicación más frecuente: meningoencefalitis. En estos casos, la mortalidad supera el 50% y más de la mitad de los supervivientes sufre secuelas neurológicas para el resto de sus vidas. Los ingresos causados por la Listeriasuelen ser largos (21,4 días de media) y costosos (más de 6.300 euros).
Herrador y Abad creen que “sigue existiendo una gran infranotificación de los casos de listeriosis”. En España, por ejemplo, hay grandes diferencias entre las comunidades autónomas. Cataluña y el País Vasco figuran a la cabeza (unas 20 hospitalizaciones por cada 100.000 habitantes), mientras Murcia y la Comunidad Valenciana están a la cola, con menos de ocho. “Puede haber diferencias de hábitos alimenticios, pero lo más seguro es que las regiones que notifican más casos son las que los buscan más. El País Vasco ha registrado algunos brotes que han puesto estas infecciones en el foco”, afirma Herrador. A nivel Europeo, España fue en 2016 el tercer país con mayor incidencia notificada, tras Alemania y Francia, según datos del Centro Europeo de Prevención y Control de Enfermedades.
La Listeria suele entrar en la cadena alimentaria desde las granjas. “Es fundamental extremar las medidas de higiene. Hay que ver si está o no en la fábrica y en qué proporción, lo que se hace analizando las muestras del producto final”, añade Rodríguez.
En las fábricas, la Listeria desarrolla biofilms, comunidades de microorganismos que crecen en casi cualquier superficie y son muy difícil de detectar. «Hay que aplicar las medidas más estrictas para hacerlo y eliminarlas», relata Rodríguez. «Aunque en este punto aún es necesario avanzar en tecnología y nuevos productos de higiene, y sigue siendo inevitable que una pequeña parte de alimentos lleguen al mercado con la bacteria», concluye.



